Cirugía de las Hemorroides con Bisturí Ultrasónico
1. ¿QUÉ SON LAS HEMORROIDES?
Las hemorroides (conocidas comúnmente como almorranas) son pequeñas varices que se sitúan en el canal anal. Se producen cuando las venas situadas en la zona del ano se dilatan excesivamente.
Cualquier persona puede presentar hemorroides y no padecer ningún síntoma, por lo que no debe considerarse una enfermedad el mero hecho de notar las hemorroides. Si no dan síntomas tampoco es necesario un tratamiento. Sin embargo, cuando producen molestias hablamos de hemorroides patológicas y entonces sí precisan evaluación médica.
2. TIPOS DE HEMORROIDES
Habitualmente hablamos de dos tipos de hemorroides según su localización respecto del ano:
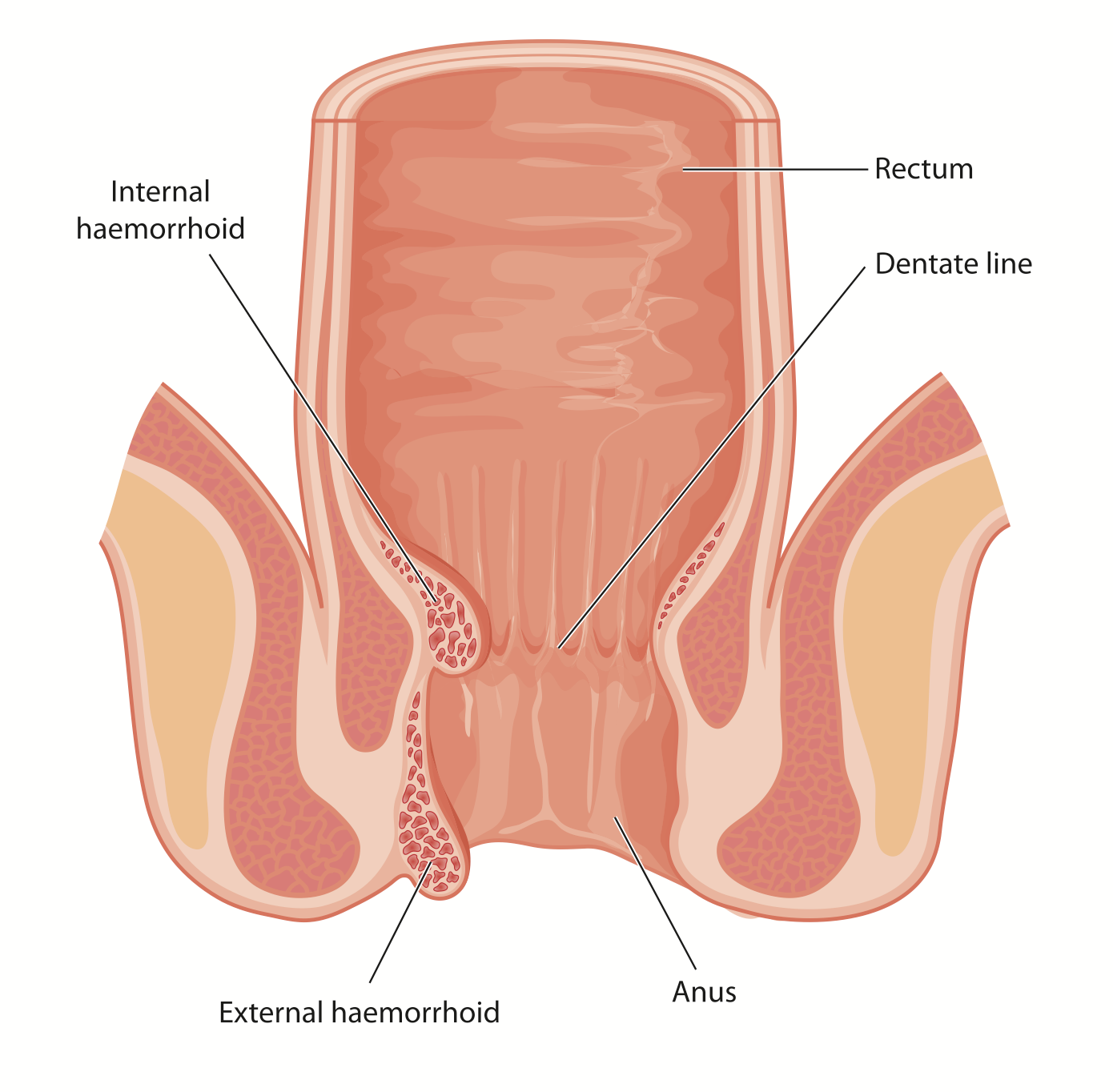
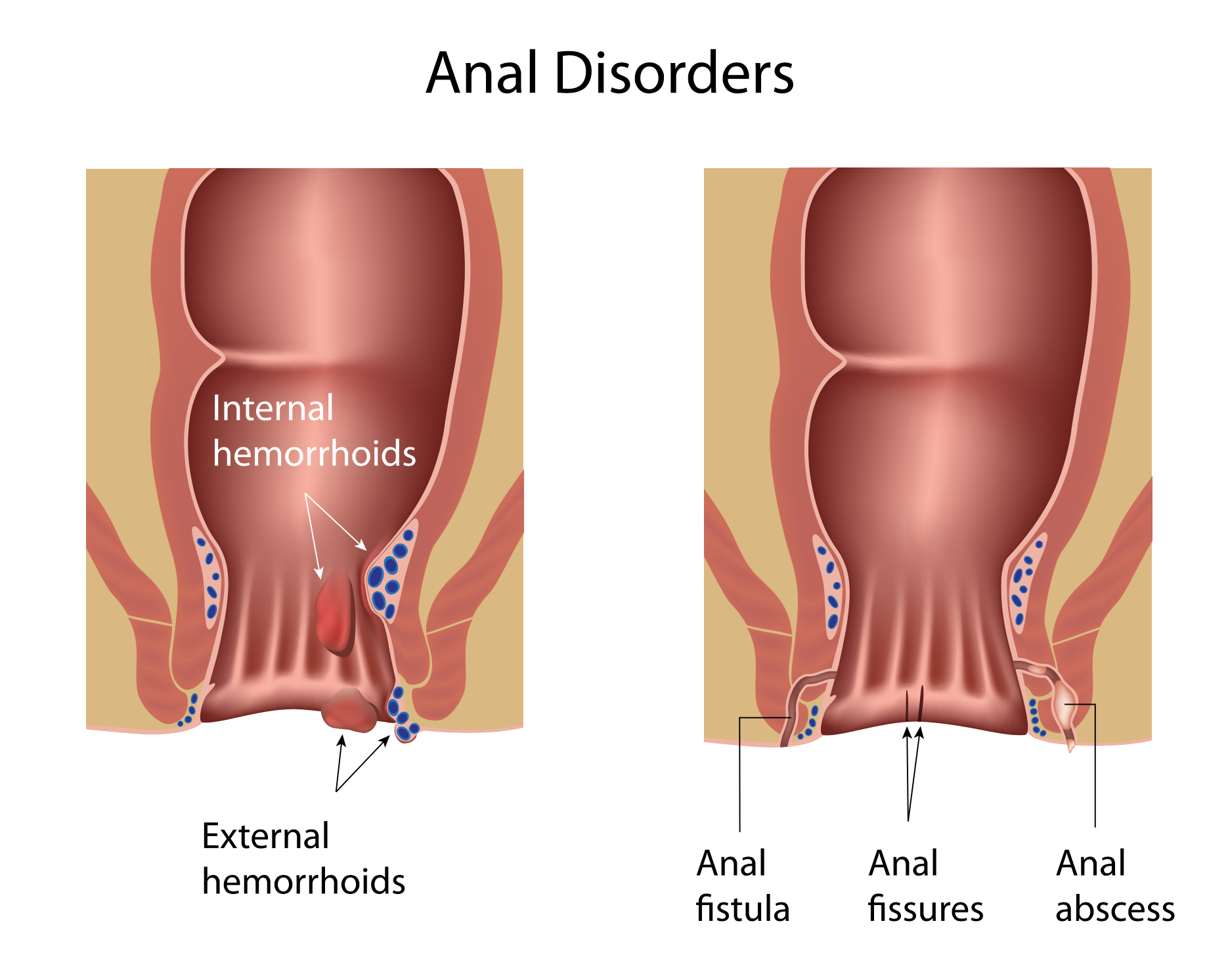
Hemorroides internas: las venas afectadas se localizan en la zona interna del ano y están cubiertas por mucosa rectal.
Hemorroides externas: se sitúan en la parte más externa del ano y están recubiertas de epitelio anal.
3. GRADOS DE LAS HEMORROIDES
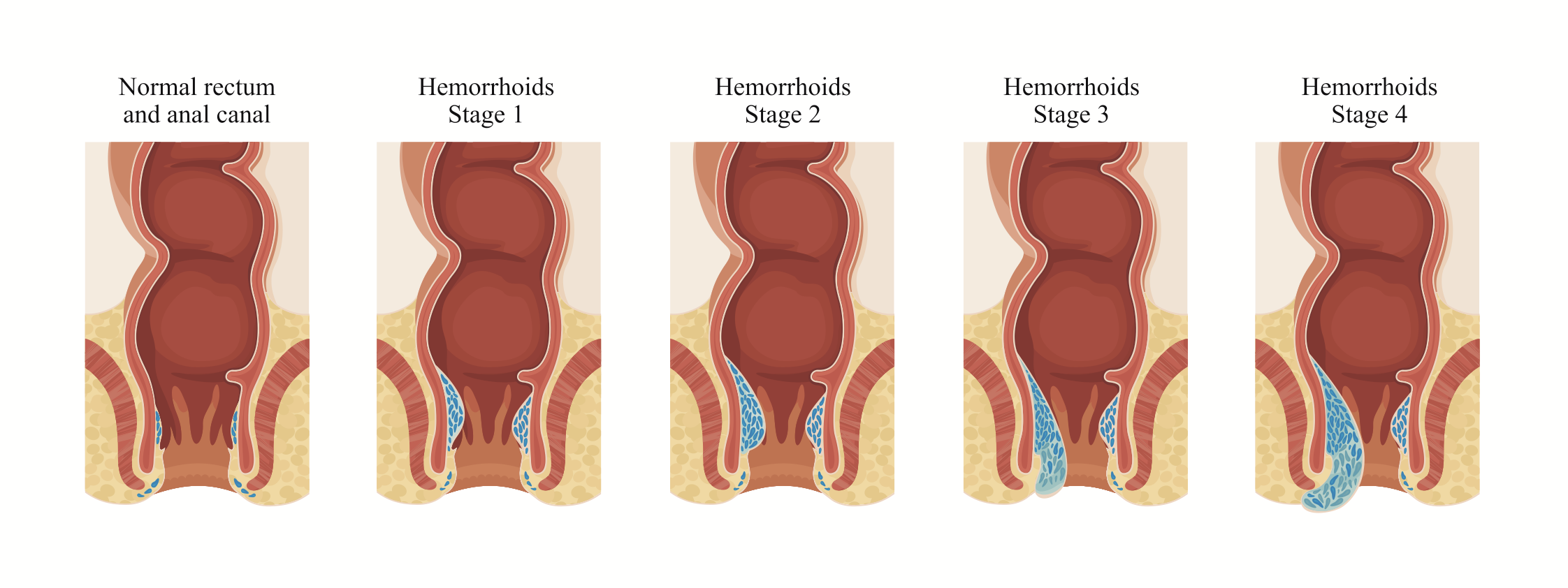
La severidad de las hemorroides se clasifica según su grado de prolapso:
Grado I: no se prolapsan durante la defecación. Son puramente internas y en caso de dar síntomas suele ser en forma de sangrado.
Grado II: se prolapsan durante la defecación, pero vuelven dentro del ano espontáneamente al finalizar.
Grado III: se prolapsan y no vuelven salvo que se las reintroduzca manualmente el paciente.
Grado IV: el prolapso es permanente. El paciente refiere llevarlas siempre fuera.
4. CAUSAS DE LAS HEMORROIDES
Cualquier aumento de la presión venosa en la zona ano-rectal de forma mantenida en el tiempo favorece la aparición de hemorroides:
El estreñimiento es una de las causas principales para tener hemorroides. El mayor tiempo que se pasa sentado en el inodoro y el esfuerzo físico para expulsar heces duras favorece la congestión venosa anal y el prolapso de las hemorroides.
Permanecer de pie de forma estática durante mucho tiempo aumenta la presión venosa anal.
Durante el embarazo y el parto aumenta significativamente el riesgo de padecer hemorroides por el aumento de presión abdominal y el esfuerzo físico del parto.
El aumento de grasa abdominal en la obesidad, de forma similar al embarazo, favorece el estasis venoso al aumentar la presión en las venas ilíacas y hemorroidales.
También existe una predisposición genética. Si hay antecedentes familiares (padres o abuelos que padecieron de hemorroides), existe un mayor riesgo de sufrirlas.
Una dieta pobre en fibra favorece el estreñimiento y en consecuencia es otro factor favorecedor de hemorroides.
5. SÍNTOMAS DE LAS HEMORROIDES
Las hemorroides grado I-II suelen ser asintomáticas. Los síntomas principales que acompañan a las hemorroides patológicas son:
Sangrado: se produce generalmente al defecar o al limpiarse con papel higiénico. Suele ser escaso y se detecta por rastros de sangre roja y brillante en la taza o manchas en el papel higiénico.
Prolapso: consiste en la exteriorización de las hemorroides a través del ano. Existen cuatro grados, como hemos explicado anteriormente.
Dolor: las hemorroides no suelen doler salvo que se congestionen y/o se trombosen. Cuando el inicio del dolor es brusco y permanece durante días, podemos estar ante una trombosis de las hemorroides. Se suele notar un bulto en la región anal muy sensible a cualquier roce. Se produce cuando hay cogestión venosa durante un tiempo prolongado.
Secreción: es más frecuente en hemorroides grado IV al estar la mucosa hemorroidal expuesta de forma continua. Puede causar irritación de la piel y provocar prurito (picor) o sensación de quemazón, especialmente durante la defecación.
6. DIAGNÓSTICO DE LAS HEMORROIDES
Los síntomas del paciente y la exploración física suelen ser suficiente para diagnosticar hemorroides patológicas. Sin embargo, en ocasiones hay que hacer algún estudio complementario para confirmar la presencia de hemorroides y descartar otras patologías que cursan también con sangrado rectal.
La exploración visual y manual del médico establecerá la presencia de hemorroides y de qué tipo son. Se visualizarán a simple vista las externas o las internas prolapsadas y se podrá categorizar según la posibilidad de reintroducción que presenten. La presencia de un bulto morado y extremadamente doloroso será muy sugerente de una trombosis.
Anuscopia: consiste en la exploración con ayuda de un anuscopio del recto bajo. Es una exploración sencilla que puede ayudar al diagnostico de hemorroides internas. Se puede realizar en la misma consulta.
Rectoscopia: está indicada en pacientes jóvenes con historia de sangrado rectal en los que no se visualizan las hemorroides y la sospecha sea de hemorroides internas. Es un procedimiento endoscópico tan solo del canal anal y del recto. Se realiza bajo sedación en una sala de endoscopias.
Colonoscopia: En pacientes > 40 años en los que el síntoma principal sea el sangrado al defecar, se puede plantear la duda, a pesar de la presencia de hemorroides, con otros diagnósticos más graves. Por ello suele realizarse una colonoscopia completa con el fin de descartar tumores, divertículos o pólipos como causa de ese sangrado.
7. TRATAMIENTO DE DE LAS HEMORROIDES
En la actualidad, la cirugía es el TRATAMIENTO de elección en pacientes con hiperparatiroidismo primario, con una tasa de curación de entre el 95 y el 98% de los casos en la primera intervención realizada por un cirujano experto. "El empleo de técnicas de mínima invasión, cada vez más enfocadas a un abordaje selectivo, así como la mayor capacitación de los profesionales, hace de esta cirugía un tratamiento seguro y eficaz con un menor dolor postoperatorio y una incorporación más temprana a su vida diaria", según ha explicado el doctor Pablo Moreno, coordinador de la sección de Cirugía Endocrina de la Asociación Española de Cirujanos.
Se han descrito múltiples tratamientos para las hemorroides. A continuación se describen los tratamientos más aceptados en la literatura científica según la severidad de las hemorroides:
Hemorroides Grado I:
Medidas higiénico-dietéticas:
Dieta rica en fibra y líquidos.
Baños de asiento con agua templada durante 10-15 minutos.
Usar toallitas higiénicas en vez de papel higiénico, que hidratan, alivian los picores y previenen posibles infecciones en la zona.
Laxantes
Medicación:
Analgésicos y relajantes musculares para eliminar el dolor y reducir la hipertonía anal si existe.
Crema antihemorroidal. Suelen contener anestésico local y reducen las molestias temporalmente.
Hemorroides Grado II:
Medidas higiénico-dietéticas + medicación.
Ligadura hemorroidal interna con banda elástica: consiste en colocar una goma elástica circular sobre la hemorroide interna. La hemorroide tiende a secarse y desprenderse en unos días. Es un tratamiento ambulatorio.
Hemorroides Grado III-IV:
Medidas higiénico-dietéticas + medicación +/- ligadura elástica.
Tratamiento quirúrgico: los grados III-IV no suelen mejorar significativamente con medidas conservadoras y suele ser necesario algún procedimiento quirúrgico.
Existen distintas técnicas quirúrgicas (láser, infrarojos, escleroterapia, etc) pero entre ellas la técnica que ha demostrado mejores resultados a largo plazo es la escisión de los paquetes hemorroidales patológicos. A día de hoy es el tratamiento más extendido y de elección.
Con la aparición de nuevos dispositivos de energía, se ha podido reducir significativamente el dolor postoperatorio y el riesgo de sangrado tras esta cirugía. En concreto, varios estudios han mostrado como el bisturí ultrasónico (cita 1) y el Ligasure (cita 2) reducen significativamente el dolor postoperatorio con excelentes resultados a largo plazo.